Trẻ sinh non thường gặp các vấn đề sức khoẻ như: các vấn đề máu, về hô hấp, hệ thống miễn dịch,…Các vấn đề sức khoẻ này ảnh hưởng rất lớn đến sự phát triển toàn diện của trẻ. Vậy chăm sóc trẻ sinh non thế nào? Bài viết dưới đây tổng hợp khuyến cáo của Bộ y tế về chăm sóc trẻ sinh non, cùng những lời khuyên bổ ích giúp mẹ chăm bé dễ dàng hơn, con khỏe mạnh, tăng cân đều.
Mục lục
- 1. Khái niệm trẻ sinh non
- 2. Các vấn đề sức khỏe thường gặp của em bé sinh non
- 2.1. Trẻ sinh non dễ bị hạ thân nhiệt
- 2.2. Trẻ sinh non dễ thiếu máu thiếu sắt
- 2.3. Trẻ sinh non bị vàng da sinh lý
- 2.4. Hệ miễn dịch trẻ sinh non chưa phát triển
- 2.5. Vấn đề về tuần hoàn – não
- 2.6. Trẻ sinh non gặp các vấn đề về hô hấp
- 2.7. Vấn đề về tim khi trẻ sinh non
- 2.8. Trẻ sinh non mắc bệnh lý tiêu hóa
- 3. Chăm sóc trẻ sinh non khi ở viện – Hướng dẫn Bộ Y tế về chăm sóc và nuôi dưỡng trẻ đẻ non
- 3.1. Chăm sóc trẻ sinh non trước sinh
- 3.2. Chăm sóc trẻ sinh non trong và sau sinh
- Nguyên tắc 1: Theo dõi một số biểu hiện sức khỏe hàng ngày của trẻ
- Nguyên tắc 2: Đảm bảo thân nhiệt cho trẻ
- Nguyên tắc 3: Hô hấp hỗ trợ
- Nguyên tắc 4: Cân bằng về nước và điện giải
- Nguyên tắc 5: Chế độ nuôi dưỡng
- Nguyên tắc 6: Chống nhiễm khuẩn
- Nguyên tắc 7: Tiêm phòng cho trẻ
- Nguyên tắc 8: Đề phòng thiếu máu, xuất huyết
- Nguyên tắc 9: Theo dõi thần kinh và giác quan
- Nguyên tắc 10: Vệ sinh cho trẻ
- 4. Kết luận
1. Khái niệm trẻ sinh non
Trẻ sinh non là trẻ được sinh trước 37 tuần thai kỳ. Tuỳ thuộc vào tuần tuổi khi mới sinh, trẻ sinh non được phân loại thành:
- Sinh non muộn: trẻ sinh ra từ 34-36 tuần của thai kỳ
- Sinh non vừa phải: trẻ sinh ra từ tuần thứ 32-34 của thai kỳ
- Sinh rất non tháng: trẻ sinh ra dưới 32 tuần thai kỳ
- Sinh cực non tháng: trẻ sinh vào hoặc trước 25 tuần của thai kỳ
Ngoài ra, trẻ sinh non còn có thể phân loại dựa trên cân nặng (Theo Tổ chức Y tế Thế giới WHO):
- Trẻ nhẹ cân vừa: < 2,5 kg
- Trẻ rất nhẹ cân: <1,5 kg
- Trẻ cực nhẹ cân: <1 kg.
2. Các vấn đề sức khỏe thường gặp của em bé sinh non
Thường trẻ sinh sau 39-40 tuần được coi là sinh đúng tháng. Trong những tuần cuối cùng trước sinh, thai nhi vẫn không ngừng hoàn thiện và phát triển các cơ quan. Do đó, việc trẻ sinh non có thể là nguyên nhân khiến các cơ quan chưa phát triển hoàn thiện, dẫn đến các vấn đề sức khỏe có thể gặp như đề kháng yếu, chậm tăng cân, …
Dưới đây tổng hợp các vấn đề trẻ sinh non có thể gặp phải:
2.1. Trẻ sinh non dễ bị hạ thân nhiệt
Trẻ sinh non dễ gặp tình trạng hạ thân nhiệt do các nguyên nhân sau:
- Lớp mỡ dự trữ dưới da của trẻ không có hoặc có rất ít.
- Khả năng điều nhiệt trên da kém do da mỏng, diện tích bề mặt da lớn.
Trẻ bị hạ thân nhiệt không được xử trí kịp thời sẽ dẫn đến một loạt các biến chứng như rối loạn gây nhiễm toan chuyển hóa, ngưng thở, suy hô hấp…
2.2. Trẻ sinh non dễ thiếu máu thiếu sắt
Sắt là thành phần giúp cấu tạo nên hồng cầu, tạo máu cho cơ thể. Trẻ được nhận sắt từ mẹ trong 3 tháng cuối thai kỳ và dự trữ trong gan. Lượng sắt này đủ dùng cho trẻ trong ít nhất 4-6 tháng đầu đời (nếu trẻ bủ mẹ hoàn toàn).
Vì vậy, những trẻ sinh non được nhận ít sắt từ mẹ, sẽ có nguy cơ thiếu máu thiếu sắt và cần bổ sung sắt liều sinh lý 1-2 mg/kg/ngày ngay từ lúc mới sinh.
Hậu quả khi không bổ sung đủ sắt cho trẻ sinh non
Trẻ sinh non không được bổ sung đủ sắt có thể gây ra hậu quả:
- Rối loạn phát triển: Thiếu máu ảnh hưởng đến hoạt động của toàn bộ các cơ quan trong cơ thể, dẫn đến ảnh hưởng đến phát triển thể chất, tinh thần của trẻ.
- Biếng ăn, nhẹ cân: Trẻ thiếu sắt thường mất gai vị giác ở lưỡi (giai giúp trẻ cảm nhận vị của thức ăn, khiến trẻ ăn ngon miệng hơn). Do vậy, nếu không được bổ sung đủ sắt, những đứa trẻ này thường giảm hoặc mất cảm giác thèm ăn, biếng ăn, dẫn đến nhẹ cân, thiếu máu thiếu sắt nặng nề hơn.
- Các biểu hiện khi trẻ thiếu máu thiếu sắt: Trẻ chậm lớn, chậm tăng cân, thường xuyên mệt mỏi, rụng tóc, niêm mạc nhoẹt.
Vì vậy, trẻ sinh non cần được bổ sung sắt để tránh thiếu máu thiếu sắt cũng như các hậu quả kể trên.
2.3. Trẻ sinh non bị vàng da sinh lý
Tình trạng này xảy ra ở trẻ sinh non do gan của trẻ còn chưa hoàn thiện để thực hiện chức năng loại bỏ bilirubin trong máu dẫn tới các biểu hiện thường gặp như: vàng da, vàng mắt.
Trẻ sinh non cũng có thể bú ít hơn (do cơ lưỡi còn yếu) và đi tiêu ít hơn dẫn tới lượng bilirubin thải trừ qua phân ít hơn. Chính vì vậy, mẹ hãy cho trẻ bú nhiều hơn từ 8-12 cữ mỗi ngày, nếu bú sữa công thức khoảng 30-60 ml sau 2-3 giờ trong tuần đầu tiên.
2.4. Hệ miễn dịch trẻ sinh non chưa phát triển
Mẹ truyền kháng thể của mẹ qua nhau thai từ tuần 13 của thai kỳ, tăng dần 50% vào tuần thứ 32 và đạt tối đa lúc 40 tuần. Do đó, trẻ sinh non sẽ nhận được ít kháng thể từ mẹ hơn so với trẻ sinh đủ tháng. Do đó, hệ miễn dịch của trẻ chưa phát triển hoàn thiện sẽ dẫn đến tình trạng dễ ốm vặt, nguy cơ nhiễm trùng cao,…. gây ra vòng luẩn quẩn bệnh lý khiến người chăm sóc mệt mỏi.
2.5. Vấn đề về tuần hoàn – não
Trẻ sinh non có nguy cơ cao mắc phải bệnh lý tim mạch như còn ống động mạch, hạ huyết áp hệ thống hay xuất huyết não:
- Còn ống động mạch: Trong thời kỳ bào thai, động mạch chủ và động mạch phổi thông với nhau. Sau sinh, ống động mạch này sẽ được đóng lại để máu không vận chuyển qua lại giữa động mạch chủ và động mạch phổi. Ở trẻ sinh non thiếu tháng, các cơ quan chưa hoàn thiện nên ống động mạch này có thể không được đóng lại, dẫn đến tình trạng “còn ống động mạch” với các biến chứng như suy tim, phù phổi, xuất huyết phổi…
- Hạ huyết áp toàn thân: Có thể do nguyên nhân nhân nhiễm trùng, mẹ bị, mất nước, mất máu, hoặc mẹ dùng thuốc trước sinh. Cần phải tăng lượng dịch truyền hoặc truyền thuốc cho trẻ. Đôi khi cần truyền máu trong trường hợp trẻ sinh non mất máu quá nhiều.
- Xuất huyết não: Nguy cơ xuất huyết não thường xảy ra ở trẻ sinh non < 32 tuần hoặc trẻ nhẹ hơn 1,5kg. Tần suất cao xảy ra trong vòng 5 ngày sau khi trẻ sinh ra. Mạch máu của trẻ còn non do vậy khi xảy ra tình trạng hạ huyết áp sẽ rất dễ gây nên xuất huyết não. Trường hợp nặng có thể gây chấn thương não vĩnh viễn.
Dưới đây là một số dấu hiệu có thể phát hiện trẻ bị xuất huyết não như:
- Da trẻ xanh tái đi, bỏ bú, nôn trớ
- Trẻ có thể co giật toàn thân hay một chi, ở mặt hay nửa người và bị sụp mí mắt.
- Trẻ có thể thở không đều hoặc có lúc ngừng thở.
Trường hợp này, trẻ cần chăm sóc đặc biệt từ chuyên gia y tế.
2.6. Trẻ sinh non gặp các vấn đề về hô hấp
Trẻ sinh có thể khó thở và phổ biến hơn là hội chứng suy hô hấp (RDS) do phổi của trẻ chưa trưởng thành nên không sản xuất đủ chất bề mặt – surfactant nên phổi không thể giãn nở và co lại bình thường. Một số biểu hiện của trẻ như:
- Trẻ khó thở dữ dội, đột ngột và sau đó thở nhanh
- Cánh mũi trẻ phập phồng, có tiếng rên khi thở ra
- Có hiện tượng co kéo lông ngực và các cơ liên, xương ức lõm xuống
- Tím tái toàn thân, tim đập nhanh do thiếu oxy
Trong trường hợp này, có thể dùng thêm máy trợ thở cho trẻ và tham khảo hướng điều trị của bác sĩ.
2.7. Vấn đề về tim khi trẻ sinh non
Các vấn đề tim phổ biến nhất mà trẻ sinh sớm thường gặp là: còn ống động mạch (PDA) và huyết áp thấp. Các cách phát hiện dấu hiệu như sau:
- Biểu hiện trẻ còn ống động mạch: trẻ không muốn bú, đổ mồ hôi khi đang khóc hay là đang bú, thường xuyên thở nhanh và khó thở, nhịp tim nhanh,…
- Biểu hiện huyết áp thấp: da ẩm và có phần nhợt nhạt, nôn trớ, tim đập nhanh,…
Nếu trẻ còn ống động mạch thì nên cho trẻ đi phẫu thuật để thắt hoặc cắt ống động mạch. Đối với trẻ huyết áp thấp cần điều chỉnh dịch truyền tĩnh mạch, hoặc dùng thuốc và đôi khi là truyền máu.
Trên đây là các vấn đề sức khỏe thường gặp ở trẻ sinh non và các giải pháp cho mẹ. Để trẻ được khỏe mạnh, phát triển toàn diện mẹ cần phải nắm rõ các nguyên tắc chăm sóc trẻ.
2.8. Trẻ sinh non mắc bệnh lý tiêu hóa
Hai tình trạng bệnh lý trẻ thường gặp về vấn đề tiêu hóa: viêm ruột và viêm ruột hoại tử. Tuổi thai càng nhỏ thì nguy cơ càng cao do hệ tiêu hóa của trẻ chưa hoàn thiện, đặc biệt với trẻ sinh non không được nuôi bằng sữa mẹ.
Với trẻ có cân nặng < 1,5kg thì khả năng năng tử vong của trẻ sinh non do viêm ruột tăng cao 45% so với trẻ sơ sinh bình thường.
3. Chăm sóc trẻ sinh non khi ở viện – Hướng dẫn Bộ Y tế về chăm sóc và nuôi dưỡng trẻ đẻ non
Khi ở viện, chăm sóc trẻ sinh non cần có sự hợp tác chặt chẽ của các bác sĩ sản khoa, nhi khoa và đặc biệt là các bác sĩ, điều dưỡng.
3.1. Chăm sóc trẻ sinh non trước sinh
Khi được chẩn đoán và quyết định sinh non, mẹ sẽ được chăm sóc và chuẩn bị đặc biệt:
- Liệu pháp corticoid trước sinh cho mẹ dọa đẻ non có tuổi thai dưới 34 tuần: giảm tần suất bệnh màng trong và xuất huyết não, tăng khả năng thích nghi của bộ máy tuần hoàn và hô hấp khi trẻ ra đời, giảm đáng kể tỷ lệ tử vong.
- Chuyển viện khi chưa chuyển dạ: Mẹ dọa sinh non nên được chuyển đến viện lớn để có điều kiện chăm sóc sức khỏe hơn.
- Tư vấn dinh dưỡng và nghỉ ngơi hợp lý cho mẹ có nguy cơ sinh non.
3.2. Chăm sóc trẻ sinh non trong và sau sinh
Trong và sau sinh, trẻ sinh non sẽ được các bác sĩ, điều dưỡng chăm sóc tận tình:
- Lau khô và làm ẩm trẻ sinh non ngay sau khi chào đời.
- Sử dụng phương pháp da kề da: Đặt bé trên người mẹ để da mẹ và da bé tiếp xúc với nhau. Việc tiếp xúc da kề da được chứng minh giúp tăng cường đề kháng, tạo hệ miễn dịch bảo vệ trẻ chống lại vi khuẩn ngoài môi trường.
- Theo dõi các chỉ số sức khỏe của trẻ: nhiệt độ, nhịp tim, màu sắc da và độ bão hòa oxy qua da.
- Đảm bảo dinh dưỡng cho trẻ: Cho trẻ bú mẹ ngay trong giờ đầu sau sinh hoặc truyền glucose khi cần thiết.
Sau đó, có thể trẻ được chăm sóc và theo dõi tại phòng hồi sức sơ sinh.
Nguyên tắc 1: Theo dõi một số biểu hiện sức khỏe hàng ngày của trẻ
a. Nhịp thở
Bình thường nhịp thở của trẻ khoảng 30-60 phút/nhịp.
Bố mẹ có thể tự kiểm tra nhịp thở của trẻ bằng cách đếm số lần bụng của trẻ nhô lên hạ xuống trong vòng 1 phút. Nên đếm khi trẻ đi ngủ hay không khóc và nằm yên.
Nếu thấy trẻ thở nhanh (trên 60 phút/nhịp) có thể trẻ đã mắc triệu chứng liên quan đến đường hô hấp và phổ biến nhất là bệnh viêm phổi. Do đó, khi phát hiện trẻ thở nhanh cần đưa trẻ đến viện ngay để điều trị kịp thời.
b. Màu sắc da
Bình thường, vàng da ở trẻ sơ sinh sẽ xuất hiện trong 24 giờ và biến mất sau 2 tuần với trẻ đẻ non tháng.
Nếu sau 2 tuần trẻ không hết tình trạng vàng da, có thể trẻ đã mắc bệnh lý vàng da biểu hiện: vàng da toàn thân, lòng bàn tay, bàn chân và cả kết mạc mắt.
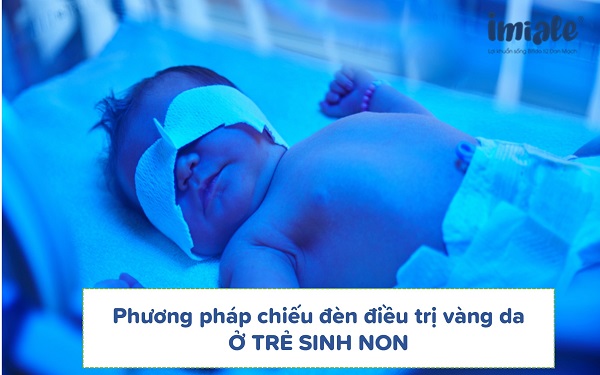
Phương pháp điều trị vàng da bệnh lý ở trẻ sinh non:
Do tăng Bilirubin gián tiếp:
Mẹ có sử dụng phương pháp chiếu đèn: đây là phương pháp sử dụng năng lượng ánh sáng xuyên qua da giúp chuyển hóa bilirubin trong máu thành chất không độc, đào thải ra ngoài phân và nước tiểu. Khi chiếu đèn cần cho bỏ hết quần áo của trẻ, che lại mắt và bộ phận sinh dục.
Thay máu cho trẻ khi điều trị chiếu đèn thất bại hoặc thêm triệu chứng về thần kinh đi kèm.
Do tăng bilirubin trực tiếp:
- Dùng kháng sinh để điều trị vàng da nhiễm khuẩn
- Phẫu thuật cho trẻ khi có bệnh lý teo đường mật hoặc giãn đường mật bẩm sinh.
Tiêu hoá
Bố mẹ theo dõi số lượng ăn trong ngày, dịch nôn, số lần ỉa, tính chất phân, bụng chướng hay không và cân nặng của trẻ. Để nắm được sức khỏe của trẻ có bình thường hay không, do trẻ đẻ non rất yếu ớt nên rất dễ bị mắc bệnh như: tiêu chảy, chướng bụng, nôn mửa dẫn tới chán ăn, bỏ ăn.
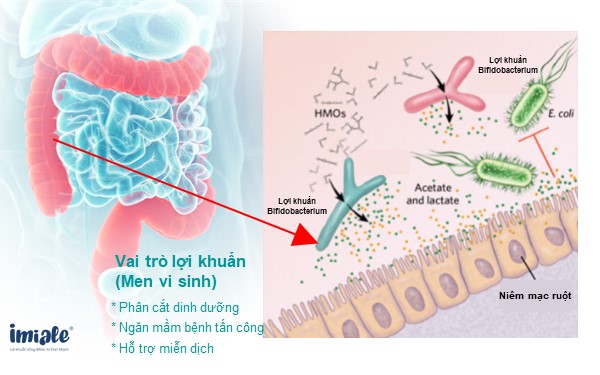
Để khắc phục được các bệnh về đường tiêu hoá, mẹ hãy bổ sung lợi khuẩn sống Bifidobacterium do chúng có vai trò quan trọng trong hệ đường ruột của trẻ như:
- Hỗ trợ cải thiện hệ vi sinh vật đường ruột
- Phục hồi sức khỏe đường tiêu hoá
- Nâng cao sức đề kháng
- Tăng cường sức khỏe đường ruột cho trẻ
- Giảm nguy cơ rối loạn đường tiêu hoá do loạn khuẩn ruột.
Nguyên tắc 2: Đảm bảo thân nhiệt cho trẻ
Trẻ sinh sớm thường bị hạ thân nhiệt nhanh hơn so với trẻ sinh thường do không có lượng mỡ dự trữ như trẻ đủ tháng và không thể tạo ra đủ nhiệt để giữ ấm cho cơ thể, trẻ rất dễ bị lạnh. Do vậy, để đảm bảo thân nhiệt cho trẻ thì mẹ hãy áp dụng các cách sau:
- Nhiệt độ trong phòng phải đảm bảo 28-30 độ C thoáng và không có gió lùa.
- Mẹ hãy mặc áo ấm, đội mũ và đi tất cho trẻ, hoãn tắm lần đầu ít nhất 6 giờ.
- Ủ ấm trẻ bằng chăn ấm, túi chườm, ổ cuốn, giường sưởi, lồng ấp, hoặc phương pháp da kề da (hay được gọi là biện pháp kangaroo) để đảm bảo thân nhiệt của trẻ 37 độ C.

Nguyên tắc 3: Hô hấp hỗ trợ
Nguyên tắc thở oxy: cung cấp nồng độ oxy khí thở vào thấp nhất có thể để da trẻ vẫn hồng hào hoặc đạt được nồng độ bão hoà qua da 85-82%.
Trong trường hợp trẻ suy hô hấp nhưng tự thở được, cho trẻ thở áp lực dương liên tục qua mũi (NCPAP), với áp lực 5-8 cm H2O.
Nếu trẻ suy hô hấp nặng hoặc có các cơn ngừng thở dài, hãy cho trẻ thở máy với áp lực dương tính cuối thì thở ra (PEEP), áp lực là 5-6 cm H2O.
- Cafein: dùng cho trẻ đẻ non đang thở CPAP mũi hoặc tự thở mà có cơn ngừng thở trung tâm.
- Liều dùng cho trẻ là 10mg/kg trong 24 giờ (và 20mg/kg/ngày đối với cafein citrat) rồi chuyển sang liều duy trì là 2,5-5mg/ kg/ 24 giờ (5-10mg/kg/ngày với cafein citrat).
- Dùng đến khi trẻ được 37 tuần tuổi, hoặc hết cơn ngừng thở trung tâm.
Nguyên tắc 4: Cân bằng về nước và điện giải
Trẻ sinh non có chức năng thận chưa hoàn chỉnh nên giảm khả năng dung nạp nước, tái hấp thu bicarbonat, thải kali, khả năng cô đặc nước tiểu.
Việc cân bằng nước điện giải rất quan trọng trong những ngày đầu sau đẻ vì nếu quá tải lượng nước sẽ là yếu tố thuận lợi của còn ống động mạch và loạn sản phế phổi, trẻ mất nước là nguy cơ của xuất huyết não-màng não.
Khi trẻ có các dấu hiệu sau đây thì nên bổ sung nước và điện giải cho trẻ:
- Mắt của trẻ khô và khi trẻ khóc không có nước mắt
- Môi xuất hiện các vết nứt
- Mắt trũng
- Chân tay lạnh
- Không đi tiểu thường xuyên được
Cách bổ sung nước và điện giải cho trẻ như sau:
- Cho trẻ bú lâu hơn và nhiều hơn sau mỗi lần bú
- Bổ sung thêm ORS (5-10ml) sau khi bú mẹ
- Bổ sung kẽm: Hỗn dịch bổ sung kẽm lấy 5ml, Nên cho trẻ uống từ 10-14 ngày.
Nguyên tắc 5: Chế độ nuôi dưỡng
Sữa mẹ là nguồn dinh dưỡng tốt nhất cho trẻ sinh non, đặc biệt là sữa non. Sữa mẹ chứa các thành phần như: đạm, đường, mỡ, năng lượng, vitamin và muối khoáng thích hợp quá trình hấp thu và sự phát triển của trẻ. Cho trẻ bú sữa mẹ giúp trẻ tăng cường hệ thống miễn dịch chống lại bệnh tật.
Đối với một số trẻ không bú mẹ trực tiếp, mẹ có thể vắt sữa ra cho trẻ uống qua ống dẫn, bơm tiêm hoặc là bình sữa. Một ngày cho trẻ uống từ 8 cho đến 10 lần.
- Bữa ăn đầu tiên của trẻ không vượt quá 2ml/kg/ngày.
- Không tăng số lượng sữa quá nhanh > 20ml/kg/ng để tránh nguy cơ viêm ruột hoại tử.
- Nuôi dưỡng qua đường tĩnh mạch được sử dụng cho trẻ sinh rất non tháng và cực kỳ non tháng, hoặc những trẻ suy hô hấp.
Bên cạnh đó, trẻ sinh non nên được Bổ sung lợi khuẩn Bifidobacterium để năng cao sức đề kháng, hỗ trợ tiêu hoá, giúp trẻ hấp thu tốt các chất dinh dưỡng để trẻ phát triển hoàn thiện hơn.
»Xem thêm: Lợi khuẩn Bifido hỗ trợ sức khỏe trẻ sinh non tháng
Nguyên tắc 6: Chống nhiễm khuẩn
Trẻ sinh non rất dễ bị nhiễm trùng, để đảm bảo sức khỏe tốt nhất cho trẻ, cha mẹ cần chú ý:
- Cần phải rửa tay bằng xà phòng, lau khô trước và sau khi chăm sóc trẻ
- Hạn chế cho trẻ tiếp xúc với người bị ốm, nhiễm trùng.
- Vệ sinh môi trường, đồ dùng của trẻ thường xuyên hơn
- Kiểm tra thường xuyên cho trẻ để phát hiện nhiễm khuẩn và dùng kháng sinh thích hợp, tránh việc lạm dụng dùng kháng sinh cho trẻ khi không nhiễm khuẩn
Nguyên tắc 7: Tiêm phòng cho trẻ
Sức đề kháng của trẻ sơ sơ sinh còn yếu, dễ mắc các bệnh, nhất là bệnh truyền nhiễm. Vì vậy, ngoài tăng cường miễn dịch cho trẻ mẹ cần phải tiêm vacxin cho trẻ sau khi sinh.
Lợi ích của việc tiêm vacxin: tiêm vacxin chính là đưa kháng nguyên của virus hoặc vi khuẩn gây bệnh vào cơ thể chưa từng nhiễm bệnh, giúp kích thích hệ miễn dịch của trẻ sản xuất các kháng thể. Kháng thể sẽ tồn tại trong máu trong thời gian dài để bảo vệ cơ thể của trẻ khỏi các tác nhân gây bệnh trong các lần xâm nhập sau.
Những mũi tiêm khuyến cáo được tiêm phòng cho trẻ như:
- Vacxin 6 trong 1: Giúp bảo vệ khỏi các căn bệnh như: bạch hầu, uốn ván, ho gà, bại liệt, Hib và viêm gan B
- Vacxin phòng phế cầu khuẩn: ngăn ngừa các loại nhiễm trùng phế cầu khuẩn
- Vacxin phòng ngừa tiêu chảy cấp do rotavirus: giúp trẻ không bị nhiễm rotavirus (đây là nguyên nhân phổ biến gây tiêu chảy ở trẻ dưới 5 tuổi)
- Vacxin phòng viêm não mô cầu: phòng ngừa bệnh viêm não- màng não do vi khuẩn não mô cầu gây nên
- Vacxin MMR: vacxin bảo vệ trẻ khỏi sởi, quai bị và rubella
Nguyên tắc 8: Đề phòng thiếu máu, xuất huyết
Dấu hiệu thiếu máu ở trẻ: Khi trẻ có một số biểu hiện dưới đây, mẹ hãy nghĩ ngay đến tình trạng thiếu máu:
- Da xanh xao và mệt mỏi
- Nhịp tim nhanh và thở nhanh khi nghỉ ngơi
- Bú kém, móng tay giòn
- Lưỡi bị sưng, đau
- Trong trường hợp nặng trẻ có thể bị chóng mặt, khó thở khi gắng sức, sút cân, rối loạn tiêu hoá, lách to nhẹ,…
Cách xử trí khi trẻ thiếu máu:
Xuất huyết não là nguyên nhân quan trọng gây tổn thương não ở trẻ sơ sinh, đặc biệt trẻ sinh non.
Dấu hiệu xuất huyết não, màng não của trẻ em:
- Thóp của trẻ phồng, căng
- Đột nhiên thấy da trẻ xanh tái đi, bỏ bú, nôn trớ và khóc thét
- Trên da có một số chỗ bị bầm tím, với trẻ trong vài tuần sau sinh có biểu hiện chảy máu rốn kéo dài, chỗ tiêm bị bầm tím thì đó có thể là biểu hiện của xuất huyết.
- Trẻ bị co giật, mất ý thức và hôn mê.
Cách xử trí xuất huyết ở trẻ:
Điều trị xuất huyết não, màng não: Khi mẹ phát hiện các dấu hiệu trên, nên đưa trẻ đến bệnh viện để điều trị kịp thời cho trẻ.
Dự phòng xuất huyết cho trẻ:
- Cho trẻ uống bổ sung vitamin K1: 3 lần/, sau khi sinh, lúc 7 tuổi và 1 tháng. Liều bổ sung là 2mg. Hoặc đưa trẻ đi tiêm: mới sinh là 1 mũi vitamin K1 (1mg), hoặc vitamin K3 (2mg).
- Mẹ cho con bú bổ sung các thực phẩm giàu vitamin K như: thịt bò, thịt lợn nạc, trứng gà, ngũ cốc, rau xanh,…
Nguyên tắc 9: Theo dõi thần kinh và giác quan
Siêu âm qua thóp cho trẻ dưới 34 tuần tuổi một cách có hệ thống: làm 2 lần trong 10 ngày đầu tiên sau đẻ, khi trẻ đủ tháng nhắc lại 1 lần nữa. Việc này nhằm mục đích để phát hiện biến chứng xuất huyết não-màng não và nhuyễn não thất trắng. Nếu nghi ngờ tổn thương chất trắng cần làm thêm MRI, điện não đồ. Lâu dài, hãy theo dõi bại não, chậm phát triển tinh thần của trẻ,…
Soi đáy mắt cho trẻ thuộc nhóm có nguy cơ bị bệnh võng mạc khi trẻ được 3 tuần tuổi và cần được theo dõi đến khi trẻ trưởng thành.
Trẻ sinh non cũng có nguy cơ điếc tỉ lệ là 1%. Vì vậy, hãy theo dõi và kiểm tra thường xuyên cho trẻ. Và lưu ý những yếu tố nguy cơ là tiền sử thiếu oxy, vàng da nhân có dùng thuốc độc với tai như: aminosidase và vancomycin.
Nguyên tắc 10: Vệ sinh cho trẻ
Tắm hàng ngày cho trẻ, có thể sử dụng xà phòng chuyên dùng cho trẻ sơ sinh như: Cetaphil baby, babi mild, mamamy,…Tránh kỳ mạnh, nên xoa nhẹ da bằng khăn mặt bông hoặc khăn xô mềm.
Rốn của trẻ cần phải chăm sóc hàng ngày, vệ sinh rốn bằng chlorhexidine, hoặc iod 0.5-1%. Chú ý phát hiện những dấu hiệu nhiễm khuẩn rốn để kịp thời điều trị.
Nhỏ mắt cho trẻ khi có biểu hiện nhiễm khuẩn, chú ý dùng thuốc theo đơn của bác sĩ.
»Xem thêm: Bí quyết chăm sóc trẻ sinh non khỏe mạnh – tăng cân đều
4. Kết luận
Chăm sóc trẻ sinh non rất quan trọng nó quyết định sự sống còn của trẻ. Các nguyên tắc chăm sóc trẻ như sau:
- Đảm bảo thân nhiệt cho trẻ
- Theo dõi một số biểu hiện sức khỏe của trẻ
- Hỗ trợ hô hấp
- Cân bằng nước và điện giải
- Chế độ nuôi dưỡng
- Chống nhiễm khuẩn
- Tiêm phòng cho trẻ
- Đề phòng thiếu máu và xuất huyết
- theo dõi thần kinh và giác quan
- Vệ sinh cho trẻ
Qua bài viết trên hi vọng đã cung cấp thông tin bổ ích cho người đọc. Để biết thêm thông tin chi tiết, vui lòng liên hệ với các chuyên gia của chúng tôi theo HOTLINE 1900 9482 hoặc 0967 629 482.